Pathologies du genou
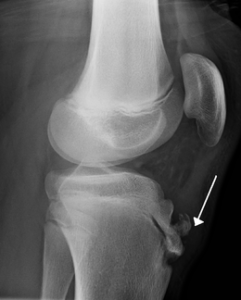 La maladie d’Osgood-Schlatter appartient à la famille des ostéochondrite ou ostéochondrose. Ce groupe de maladie correspond à une interruption de la vascularisation du noyau d’ossification chez les enfants.
La maladie d’Osgood-Schlatter appartient à la famille des ostéochondrite ou ostéochondrose. Ce groupe de maladie correspond à une interruption de la vascularisation du noyau d’ossification chez les enfants.
La maladie d’Osgood-Schlatter se caractérise par une douleur située au niveau la tubérosité tibiale antérieure (partie supérieure du tibia). Elle apparaît entre 5 et 14 ans et est favorisée par un excès de traction musculaire sur cette zone en croissance.
Le traitement consiste d’abord à l’arrêt de l’activité sportive afin de soulager la contrainte mécanique. Le podologue, par l’intermédiaire des semelles, peut limiter une partie de contrainte mécanique notamment s’il existe un excès de rotation interne du membre inférieure.
L’hyperpronation du pied entraîne par exemple une rotation interne du tibia provoquant une traction excentrique du tendon sur son attache cartilagineuse.
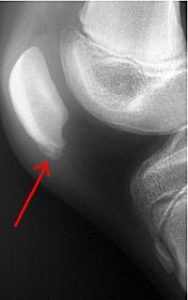 La maladie de Sinding Larsen-Johansson appartient à la famille des ostéochondrite ou ostéochondrose. Ce groupe de maladie correspond à une interruption de la vascularisation du noyau d’ossification chez les enfants.
La maladie de Sinding Larsen-Johansson appartient à la famille des ostéochondrite ou ostéochondrose. Ce groupe de maladie correspond à une interruption de la vascularisation du noyau d’ossification chez les enfants.
Elle se caractérise par une douleur située au niveau de l’appex (partie basse) de la rotule. Elle apparaît entre 5 et 14 ans et est favorisée par un excès de traction musculaire sur cette zone en croissance.
Le traitement consiste d’abord à l’arrêt de l’activité sportive afin de soulager la contrainte mécanique. Le podologue, par l’intermédiaire des semelles, peut limiter une partie de contrainte mécanique notamment s’il existe un excès de rotation interne du membre inférieure.
L’hyperpronation du pied entraîne par exemple une rotation interne du tibia provoquant une traction excentrique du tendon sur son attache cartilagineuse.
La patte d’oie est une zone ou se réunit trois tendons de muscles s’opposant à la rotation interne du tibia. Tout excès de rotation interne favorise l’excès de sollicitation excentrique des muscles de la patte d’oie.
Un pied valgus (hyper-pronateur), un genu valgum ou un excès de rotation interne fémorale sera une cause de cette pathologie.
Le podologue va d’abord diagnostiquer la maladie et les dysfonctions mécaniques qui peuvent entraîner ce trouble rotationnel afin de les corriger par des semelles orthopédiques sur-mesure.
De la kinésithérapie, des anti-inflammatoires locaux, un repos sportif et du glaçage constituent aussi de très bons traitements à associer.
Le biceps fémoral est un muscle pluri-articulaires (il traverse le bassin face supéro-interne jusqu’au genou face inféro-externe). Ce trajet lui détermine évidement une fonction de limitation de la rotation interne fémorale en chaîne fermée. L’excès de contraction excentrique répétée est une cause d’inflammation.
La rotation interne excessive ou répétée favorise l’excès de sollicitation excentrique de ce muscle.
Un pied valgus (hyper pronateur), un genu valgum ou un excès de rotation interne fémorale sera une cause de cette pathologie.
Le podologue va d’abord diagnostiquer la maladie et les dysfonctions mécaniques qui peuvent entraîner un trouble rotationnel interne afin de les corriger par des semelles orthopédiques sur-mesure.
De la kinésithérapie, des anti-inflammatoires locaux, un repos sportif et du glaçage constituent aussi de très bons traitements à associer.
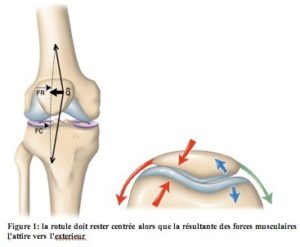 Le mécanisme lésionnel d’une tendinite est toujours en rapport avec un excès de contraction excentrique répétée.
Le mécanisme lésionnel d’une tendinite est toujours en rapport avec un excès de contraction excentrique répétée.
Tout excès de rotation interne du membre inférieur ou d’abduction de ce membre est une cause mécanique. L’excès de rotation ou d’abduction peut venir d’un pied valgus (hyper pronateur), d’un genu valgum ou d’une antétorsion fémorale exagérée (rotation interne fémorale excessive), ou plusieurs de ces facteurs associés.
Lors de son bilan le podologue va d’abord diagnostiquer la pathologie puis le trouble mécanique en question et sa cause. Les semelles permettront de corriger la cause biomécanique rotationnelle.
De la kinésithérapie, des anti-inflammatoires locaux, un repos sportif et du glaçage constituent aussi de très bons traitements à associer.
Description à venir
Le ligament croisé antérieur est un ligament majeur du genou qui stabilise l’articulation en limitant la translation antérieure du tibia par rapport au fémur et en régulant les mouvements de rotation. Une rupture du LCA est souvent associée à des activités sportives impliquant des mouvements de torsion, de pivot ou des arrêts brusques. Une atteinte du LCA peut entraîner des douleurs, une instabilité du genou et des complications à long terme si elle n’est pas correctement prise en charge. Une atteinte du LCA est aussi souvent accompagne de patholgies associés lors du traumatisme comme une lésion du ménisque interne.
2 types d’Atteinte
Atteinte longitudinale :
- Elle fait référence à une déchirure qui suit la longueur du ligament. Ce type de lésion est souvent moins sévère qu’une rupture transversale complète, mais il peut affecter l’intégrité fonctionnelle du ligament. La déchirure longitudinale peut être partielle ou complète, mais dans tous les cas, elle entraîne une perte de la stabilité articulaire.
- Causes : Ce type de lésion se produit souvent à la suite de mouvements de torsion excessive du genou ou d’un impact direct qui étire le ligament de manière prolongée. Par exemple, un changement brusque de direction ou un mauvais placement du pied lors d’un atterrissage peut créer une tension suffisante pour provoquer une déchirure longitudinale (Myer et al., 2014).
- Conséquences : Bien que les déchirures longitudinales puissent laisser une certaine stabilité fonctionnelle, elles augmentent le risque de dégénérescence ligamentaire progressive et de complications secondaires telles que des lésions méniscales
Atteinte verticale :
- Elle concerne une déchirure du LCA qui se propage de manière perpendiculaire à l’axe du ligament, sur toute sa largeur, ce qui entraîne une rupture transversale. Ce type de lésion est souvent plus grave car il entraîne une perte importante de la fonction stabilisatrice du LCA. Les déchirures verticales peuvent affecter une portion du ligament ou la totalité de celui-ci, provoquant une instabilité sévère du genou.
- Causes : Les ruptures verticales surviennent souvent à la suite de forces transversales importantes appliquées sur le genou, comme lors de mouvements de rotation forcée du tibia, des changements rapides de direction ou des impacts violents qui déstabilisent l’articulation (Hohmann et al., 2016).
- Conséquences : Une atteinte verticale entraîne généralement une instabilité chronique du genou et augmente le risque de blessures secondaires, telles que des lésions du ménisque ou des déchirures des ligaments croisés postérieurs (LCP) ou latéraux. Les conséquences à long terme incluent également une prédisposition à l’arthrose du genou (Myer et al., 2014).
Traitement
Traitement conservateur :
- Rééducation : En cas de rupture partielle du LCA, la physiothérapie est essentielle pour restaurer la stabilité du genou en renforçant les muscles périphériques (quadriceps, ischio-jambiers) et en améliorant la proprioception (Hohmann et al., 2016).
- Orthèses : Des orthèses de genou peuvent être utilisées pour stabiliser l’articulation et éviter des mouvements excessifs, particulièrement en cas de lésion partielle (Dejour et al., 2013).
- Repos et gestion de l’inflammation : Le contrôle de la douleur par des anti-inflammatoires et la gestion de l’inflammation est cruciale, surtout dans les phases aiguës de la blessure (Myer et al., 2014).
Chirurgie :
- Reconstruction du LCA : Pour les ruptures complètes ou sévères, une reconstruction chirurgicale du LCA est souvent nécessaire. L’opération consiste à remplacer le ligament déchiré par un greffon, et la rééducation postopératoire est cruciale pour restaurer la fonction du genou (Dejour et al., 2013).
- Rééducation post-chirurgicale : Après une reconstrucion, des exercices spécifiques de renforcement musculaire et de rééducation fonctionnelle sont indispensables pour optimiser la récupération du genou (Hohmann et al., 2016).
Risques associés
- Arthrose précoce : Les ruptures du LCA, surtout si elles ne sont pas correctement traitées, augmentent le risque de développer une gonarthrose, notamment en raison de l’instabilité articulaire persistante.
- Instabilité chronique : Les ruptures partielles ou les lésions mal réparées du LCA entraînent souvent une instabilité du genou, augmentant le risque de blessures secondaires comme les lésions du ménisque .
- Douleur persistante et limitation fonctionnelle : Les blessures du LCA, en particulier les ruptures longitudinales ou verticales, peuvent entraîner des douleurs chroniques et des restrictions dans la mobilité du genou.
En Podologie
Le podologue joue un rôle important dans la gestion des lésions du LCA. L’utilisation d’orthèses plantaires personnalisées peut contribuer à améliorer l’alignement du genou et à redistribuer les forces mécaniques pendant la marche. De plus, une évaluation des troubles biomécaniques du pied et des membres inférieurs peut aider à prévenir des blessures supplémentaires en optimisant la fonction du genou (Hohmann et al., 2016).
Il a été aussi démontré que l’apport de semelles a viser posturale permmetant d’améliorer la proprioception permmetant de limiterle risque de lésion et de redidive.
Revue de littérature scientifique par Emile Chagnaud.
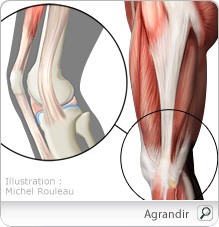 La bandelette de Maissiat est une expansion aponévrotique issue du muscle tenseur du fascia-lata ou ilio tibial s’insérant sur le tubercule de Gerdy.
La bandelette de Maissiat est une expansion aponévrotique issue du muscle tenseur du fascia-lata ou ilio tibial s’insérant sur le tubercule de Gerdy.
Au cours de la flexion-extension (au delà de 30°) cette bandelette glisse d’avant en arrière sur ce condyle d’où le nom de syndrome de l’essuie glace. Une bourse séreuse facilitant ce glissement peut s’inflammer et créer une bursite. C’est une pathologie d’hyper-sollicitation particulièrement présente chez le coureur et parfois chez le cycliste imposant parfois l’arrêt de l’effort.
La particularité de cette pathologie, qui en explique aussi sa fréquence élevée, réside dans le fait que tout dysfonction biomécanique aggrave ce conflit. En effet, tout genou qui part excessivement à l’intérieur (valgum) ou a l’extérieur (varum) va favoriser ce conflit ainsi que l’association de trouble rotationnel (pied pronateur sur genu varum notamment+++)
Lors de son bilan, le podologue va d’abord diagnostiquer la pathologie puis le trouble mécanique en question et sa cause afin de les limiter par des semelles orthopédiques.
De la kinésithérapie, des anti-inflammatoires locaux, un repos sportif et du glaçage constituent aussi de très bons traitement à associer.
La méniscopathie désigne l’ensemble des pathologies touchant les ménisques, qui sont des structures cartilagineuses en forme de croissant situées dans le genou, entre le fémur et le tibia. Le role principale des menisques est d’amortit les contraintes veriticales et d’améliorer la congruence et la stabilité articulaire. Ces lésions peuvent inclure des déchirures, des usures ou des dégénérescences du ménisque, affectant son fonctionnement et provoquant des douleurs, des gonflements et une mobilité réduite (Borsa et al., 2017).
Causes
- Traumatismes aigus : Un mouvement de torssion du genou, souvent lors de sports comme le football, le basket ou le ski, peut provoquer une déchirure du ménisque. Ce type de lésion survient généralement après un mouvement brusque ou une pression excessive sur le genou souvent associé a des lésions du Ligament Croisé antérieur.
- Usure liée à l’âge : Avec le temps, le menisque perd de sa souplesse et de son épaisseur, ce qui le rend plus susceptible à des lésions, en particulier chez les personnes de plus de 40 ans (Borsa et al., 2017). Cette dégradation est souvent qualifiée de méniscopathie dénégérative.
- Facteurs biomécaniques : Les anomalies de l’alignement du genou (telles qu’un genou varum ou un genou valgum), les problèmes de posture, ainsi que l’instabilité du genou augmentent la pression sur le ménisque et peuvent entraîner des lésions (Hess et al., 2017). La meniscopathie médiale sur genu varum est plus fréquente que l’atteinte latérale sous genu valgum.
- Antécédents de blessures : Les personnes ayant déjà subi une blessure au genou (comme une ligamentoplastie ou une entorse du LCA) peuvent développer une méniscopathie en raison de modifications biomécaniques ou de l’instabilité articulaire (Irie et al., 2018).
Traitement:
Traitements conservateurs :
- Repos et cryothérapie : Le repos, l’application de glace et l’élévation du genou peuvent réduire l’inflammation et la douleur aiguë associée aux lésions méniscales (Borsa et al., 2017).
- Kinésithérapie : Des exercices de renforcement des muscles du genou, tels que les quadriceps, les ischio-jambiers et les muscles stabilisateurs du genou, peuvent améliorer la stabilité du genou et prévenir l’aggravation de la méniscopathie (Hess et al., 2017).
- Anti-inflammatoires : L’utilisation de médicaments anti-inflammatoires non stéroïdiens (AINS) peut permetre de soulager la douleur et de réduire l’inflammation
Chirurgie :
- Méniscectomie partielle : Si le ménisque est trop endommagé et lorsqu’un sequestre vient se détache partielement il peut limiter le focntionnement articulaire. Une intervention chirurgicale permettant d’enlever la partie lésée peut être nécessaire. Cela permet de soulager la douleur tout en préservant une fonction articulaire acceptable (Irie et al., 2018).
- Suture méniscale : Dans les cas où le ménisque peut être réparé, une suture méniscale peut être réalisée pour rétablir son intégrité. Ce type d’intervention est plus fréquent chez les jeunes patients (Borsa et al., 2017) et limite l’arthrose secondaire au menisectomie.
- Transplantation méniscale : Pour les lésions graves ou dégénératives, une transplantation méniscale peut être envisagée pour remplacer le ménisque endommagé par un ménisque provenant d’un donneur (Hess et al., 2017).
Risques associés
- Arthrose du genou : La perte de la fonction du ménisque ou la méniscectomie partielle peut accélérer l’usure du cartilage articulaire, conduisant à une arthrose prématurée du genou (Lamb et al., 2010).
- Instabilité du genou : Si la méniscopathie n’est pas traitée correctement, elle peut entraîner une instabilité du genou, augmentant le risque de nouvelles blessures, notamment des lésions des ligaments croisés (Irie et al., 2018).
- Dégénération progressive : Les lésions méniscales non traitées ou mal traitées peuvent se dégrader avec le temps, entraînant des douleurs chroniques et une réduction de la mobilité (Borsa et al., 2017).
- Infection postopératoire : En cas de chirurgie, il existe un risque d’infection, notamment après une méniscectomie ou une suture méniscale, bien que ce risque soit faible avec une gestion adéquate (Hess et al., 2017).
En Podologie
La prise en charge d’une méniscopathie peut impliquer un suivi podologique pour évaluer l’impact des anomalies biomécaniques sur la posture et la marche. Des orthèses plantaires peuvent être utilisées pour améliorer l’alignement et réduire les charges excessives sur les genoux, contribuant ainsi à prévenir la progression des lésions méniscales (Borsa et al., 2017).
L’atteinte la plus fréquente est celle du ménique médiale , celle ci est fortement arthrogène particulierement sur genu varum. Des semelles pronatrices permettent de réduire la contrainte en regard.
Chondropathies du genou : chondropathies rotuliennes, fémoro-tibiales internes/externes
Les chondropathies rotulienne, fémoro-tibiale interne et externe se caractérisent par des altérations dégénératives du cartilage des différentes facettes articulaires du genou.
Elles se manifestent souvent par des douleurs intra-articulaires du genou. Majoritairement présentes chez les sportifs de haut niveau, la femme post-ménopausée, elles peuvent toucher tout le monde (cause professionnelle, héréditaire, traumatique, vieillissement…). Les malpositions des genoux en sont souvent la cause, sont multifactorielles (exemples : genou valgum/varum) et peuvent créer un déséquilibre des pressions dans le genou.
L’articulation du genou est constituée pour travailler dans l’axe, si un défaut biomécanique intervient, celle-ci est déviée, les tendons et ligaments sont étirés d’un côté tandis que les contraintes de pressions augmentent sur l’autre condyle.
 De plus, le tendon du quadriceps s’insérant sur la rotule vient emporter celle-ci contre la paroi interne ou externe de la trochlée articulaire. Suivant le cas de figure, cela augmente considérablement la pression et se traduit dans le temps par une contrainte trop importante et une usure prématurée du cartilage du genou et de la rotule.
De plus, le tendon du quadriceps s’insérant sur la rotule vient emporter celle-ci contre la paroi interne ou externe de la trochlée articulaire. Suivant le cas de figure, cela augmente considérablement la pression et se traduit dans le temps par une contrainte trop importante et une usure prématurée du cartilage du genou et de la rotule.
Les semelles permettront de répartir les pressions intra-articulaires, pour ainsi limiter les contraintes, les douleurs et les chondropathies du genou sur du long terme.
Des séances de kinésithérapie permettent d’augmenter le rôle des muscles dans la stabilité d’une articulation et de mieux compenser le défaut mécanique. Un suivi rhumatologique est nécessaire en cas de chondropathies (infiltrations et/ou visco supplémentation).
Au stade 4 de chondropathie, la mise en place d’un prothèse partielle ou totale est à envisager.
Description à venir
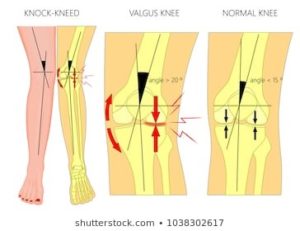
Communément appelé « genoux en X », il constitue une anomalie de l’alignement des membres inférieurs, caractérisée par un rapprochement excessif des genoux tandis que les chevilles demeurent écartées. Cette déviation biomécanique, souvent mise en lumière par un angle Q élevé (défini par la relation entre l’axe de la hanche, du genou et du tibia), est largement documentée dans la littérature scientifique. L’étude de Sharma et al. (2023) révèle que les femmes, en raison de particularités anatomiques telles qu’un bassin plus large et une longueur fémorale réduite, présentent des angles Q plus prononcés, ce qui pourrait exacerber les contraintes articulaires et favoriser l’apparition de douleurs femoro-patellaires.
Hvid et Andersen (2023) soulignent un lien significatif entre le genu valgum et des pathologies chroniques du genou, telles que l’arthrose ou le syndrome douloureux patellofémoral. Ils notent également une asymétrie fréquente de cet angle chez les patients souffrant de tels troubles, ce qui traduit une altération de l’équilibre mécanique du membre inférieur
Chez l’enfant, cette condition est généralement transitoire et physiologique, s’inscrivant dans les processus naturels de croissance. Toutefois, lorsque cette déviation persiste ou s’accentue, notamment à l’adolescence ou à l’âge adulte, elle peut trahir des anomalies métaboliques sous-jacentes, comme le rachitisme, ou des déséquilibres musculaires accentués par l’obésité. Une revue récente publiée dans Cureus (2023) met en avant l’efficacité des techniques de modulation de croissance, telles que la pose de plaques épiphysaires (tension band plating), pour corriger ces déformations précocement et prévenir d’éventuelles complications
Selon le Pediatric Orthopaedic Journal, dans les cas plus sévères, touchant principalement les adultes, le recours à une ostéotomie correctrice peut s’avérer indispensable pour rétablir l’alignement axial et limiter la progression de lésions dégénératives
En somme, cette affection, bien que fréquente, exige une prise en charge individualisée et précoce, à la croisée des approches orthopédiques et biomécaniques, afin d’en limiter les répercussions fonctionnelles et structurelles.
En fin de croissance l’angle de valgum ne sera plus réductible. il sagira alors de favoriser la force et l’endurance des muscles anti valgisant tels que le moyen fessier, le biceps fémoral, les les muscles de la patta d’oie.. afin d’en limiter les conséquences.
Un pied qui s’affaise en dedand (pronation , valgus) peut aggraver voir dans certains cas etre la cause d’un genu valgum fonctionnel. Des semelles anti valgisantes permettront de reduire les conséqeunces biomecanique de tels genoux.
