Les pathologies du sport
Les différentes pathologies liées à un effort ou une activité sportive trop intense :
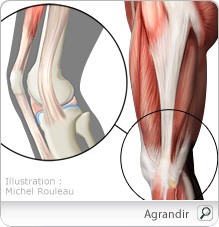 La bandelette de Maissiat est une expansion aponévrotique issue du muscle tenseur du fascia-lata ou ilio tibial s’insérant sur le tubercule de Gerdy.
La bandelette de Maissiat est une expansion aponévrotique issue du muscle tenseur du fascia-lata ou ilio tibial s’insérant sur le tubercule de Gerdy.
Au cours de la flexion-extension (au delà de 30°) cette bandelette glisse d’avant en arrière sur ce condyle d’où le nom de syndrome de l’essuie glace. Une bourse séreuse facilitant ce glissement peut s’inflammer et créer une bursite. C’est une pathologie d’hyper sollicitation particulièrement présente chez le coureur et parfois chez le cycliste imposant parfois l’arrêt de l’effort.
La particularité de cette pathologie, qui en explique aussi sa fréquence élevée, réside dans le fait que toute dysfonction biomécanique aggrave ce conflit. En effet, tout genou qui part excessivement à l’intérieur (valgum) ou à l’extérieur (varum) va favoriser ce conflit ainsi que l’association de trouble rotationnel (pied pronateur sur genu varum notamment+++)
Lors de son bilan, le podologue va d’abord diagnostiquer la pathologie puis le trouble mécanique en question et sa cause afin de les limiter par semelles orthopédiques.
De la kinésithérapie, des anti-inflammatoires locaux, un repos sportif et du glaçage constituent aussi de très bons traitements à associer.
Description à venir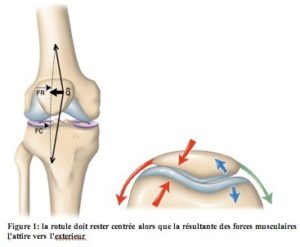
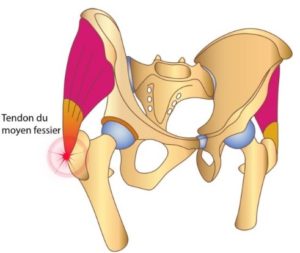 La tendinite du moyen fessier ou tendinopathie de la hanche est une inflammation du tendon du muscle moyen fessier. Elle se manifeste par une vive douleur sur le côté de la fesse pendant la marche, la course et même parfois au repos. Elle touche plus fréquemment les sportifs et les femmes à partir de cinquante ans. Afin de traiter au mieux cette inflammation, il faudra dans un premier temps identifier sa cause : traumatisme direct, sur-sollicitation du muscle, prise de médicaments… Le plus souvent, nous retrouverons un facteur intrinsèque de nature posturale et/ou biomécanique, c’est dans ces cas que votre podologue pourra intervenir.
La tendinite du moyen fessier ou tendinopathie de la hanche est une inflammation du tendon du muscle moyen fessier. Elle se manifeste par une vive douleur sur le côté de la fesse pendant la marche, la course et même parfois au repos. Elle touche plus fréquemment les sportifs et les femmes à partir de cinquante ans. Afin de traiter au mieux cette inflammation, il faudra dans un premier temps identifier sa cause : traumatisme direct, sur-sollicitation du muscle, prise de médicaments… Le plus souvent, nous retrouverons un facteur intrinsèque de nature posturale et/ou biomécanique, c’est dans ces cas que votre podologue pourra intervenir.
Suite à un examen clinique complet, il identifiera dans la majorité des cas des troubles rotationnels du membre inférieur entraînant un excès de traction des fibres musculaires et tendineuses du moyen fessier. Une bascule du bassin provoquée par exemple par une différence de longueur des membres inférieurs peut aussi, par compensation, provoquer l’inflammation.
Traitements :
- Le port de semelles orthopédiques permettra de corriger les anomalies posturales et biomécaniques observées lors de l’examen clinique et de retrouver une bonne stabilité pelvienne, élément primordial dans le traitement de cette affection
- Il est conseillé de coupler le traitement par semelles avec des séances de kinésithérapie. La tendinite du moyen fessier peut s’accompagner d’une inflammation d’une bourse, nous parlons de teno-bursite
- En cas de douleur nocturne ou matinale, une infiltration peut s’avérer efficace en complément des traitements mécaniques. Des anti-inflammatoires locaux ou généraux peuvent aussi être utilisés ainsi que le glaçage le soir
La pubalgie est une douleur localisée au niveau de la symphyse pubienne, souvent liée à un déséquilibre entre les muscles abdominaux et les adducteurs, des troubles posturaux ou des microtraumatismes répétés. Elle touche principalement les sportifs pratiquant des activités sollicitant les muscles s’inserant au niveau de la région pelvienne, comme le football, la course à pied, ou la danse. (Florence Bourgeois Sports Podiatrist)
Causes :
Les causes principales incluent des déséquilibres musculaires (en particulier entre les muscles abdominaux et adducteurs), des asymétries des membres inférieurs, ainsi que des postures incorrectes ou des mouvements répétitifs.
Selon une étude parue dans Sports Medicine (2018), la pubalgie peut aussi être liée à des troubles biomécaniques comme l’antéversion du bassin.
Traitement : Le traitement de la pubalgie comprend généralement une phase de repos, suivie par des exercices de rééducation ciblés pour renforcer la sangle abdominale et améliorer la souplesse des muscles pelviens. Des semelles orthopédiques peuvent aussi être utilisées pour corriger les déséquilibres posturaux et réduire la pression sur l’articulation pubienne. Selon une étude publiée dans (The British Journal of Sports Medicine (2020)), les semelles permettent d’améliorer la répartition des forces corporelles, ce qui peut contribuer à la réduction des douleurs pelviennes chez les sportif selon Milena Monville.
Il est important de consulter un professionnel de santé (medecin du sport, kiné du sport , podologue du sport) pour personnaliser le traitement, particulièrement en cas de douleur persistante.
Un bilan de podologie peut-tre interessant lors de pubalgiue chronique resistantes. En effet de grosses asymétries strucurelles ‘(inégalites de longueur de membres inférieurs , asymétrie rotationnelles ..) peuvent largement expliquer une mauvaise dystribution du stress mécanique sur cette région. Leurs compensations peut alors s’avérer etre une véritable clefs sur leur guérison. La nécessité de semelles est pour autant loin d’etre systématique et doit etre indiquée uniquement apres une consulation chez un podologue du sport si possible.
La patte d’oie est une zone ou se réunit trois tendons de muscles s’opposant à la rotation interne du tibia. Tout excès de rotation interne favorise l’excès de sollicitation excentrique des muscles de la patte d’oie.
Un pied valgus (hyper-pronateur), un genu valgum ou un excès de rotation interne fémorale sera une cause de cette pathologie.
Le podologue va d’abord diagnostiquer la maladie et les dysfonctions mécaniques qui peuvent entraîner ce trouble rotationnel afin de les corriger par des semelles orthopédiques sur-mesure.
De la kinésithérapie, des anti-inflammatoires locaux, un repos sportif et du glaçage constituent aussi de très bons traitements à associer.
Le biceps fémoral est un muscle pluri-articulaires (il traverse le bassin face supéro-interne jusqu’au genou face inféro-externe). Ce trajet lui détermine évidement une fonction de limitation de la rotation interne fémorale en chaîne fermée. L’excès de contraction excentrique répétée est une cause d’inflammation.
La rotation interne excessive ou répétée favorise l’excès de sollicitation excentrique de ce muscle.
Un pied valgus (hyper pronateur), un genu valgum ou un excès de rotation interne fémorale sera une cause de cette pathologie.
Le podologue va d’abord diagnostiquer la maladie et les dysfonctions mécaniques qui peuvent entraîner un trouble rotationnel interne afin de les corriger par des semelles orthopédiques sur-mesure.
De la kinésithérapie, des anti-inflammatoires locaux, un repos sportif et du glaçage constituent aussi de très bons traitements à associer.
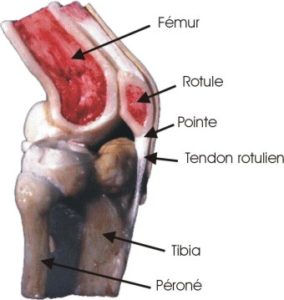
Le mécanisme lésionnel d’une tendinite est toujours en rapport avec un excès de contraction excentrique répétée.
Tout excès de rotation interne du membre inférieur ou d’abduction de ce membre est une cause mécanique. L’excès de rotation ou d’abduction peut venir d’un pied valgus (hyper pronateur), d’un genu valgum ou d’une antétorsion fémorale exagérée (rotation interne fémorale excessive), ou plusieurs de ces facteurs associés.
Lors de son bilan le podologue va d’abord diagnostiquer la pathologie puis le trouble mécanique en question et sa cause. Les semelles permettront de corriger la cause biomécanique rotationnelle.
De la kinésithérapie, des anti-inflammatoires locaux, un repos sportif et du glaçage constituent aussi de très bons traitements à associer.
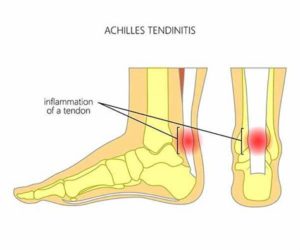 La tendinite d’Achille se caractérise par une inflammation du tendon d’Achille causé par une sollicitation excessive de ce dernier.
La tendinite d’Achille se caractérise par une inflammation du tendon d’Achille causé par une sollicitation excessive de ce dernier.
Il existe 2 types de tendinites :
- La tendinite d’insertion (ou enthésite) : celle-ci s’accompagne souvent d’une fibrose qui peut aboutir à une exostose (excroissance osseuse) indolore
- La tendinite de trajet qui peut être nodulaire ou fusiforme. Elle ne nécessite pas d’infiltration
Causes :
Comme pour toute tendinite, la cause reste avant tout l’hyper sollicitation. Cette hyper sollicitation peut être exogène comme l’excès d’activité sportive ou endogène par 2 facteurs responsable de la pathologie :
- Hypo extensibilité tricipitale : les mollets sont trop courts, notamment les gastrocnémiens (muscle de propulsion riche en fibre de collagène)
- Tout excès valgisant ou hyper pronateur du pied
Traitements :
Le rôle du podologue est de diagnostiquer la pathologie puis de traiter le facteur mécanique (pied valgus ou hyper pronateur). Il doit aussi conseiller le patient sur des chaussures et des entraînements plus adaptés ainsi que sur des étirements. Enfin, il doit orienter le patient chez d’autres professions de santé au besoin.
- Une échographie peut être demandée en cas de doute clinique
- Du repos sportif, du glaçage et des anti-inflammatoires locaux sont de bons traitements à associer
- De la kinésithérapie (ultrason, ondes courtes voir ondes de chocs, des étirements et de la physiothérapie) est souvent indiquée
- Des injections de PRP ont aussi montré de bons résultats
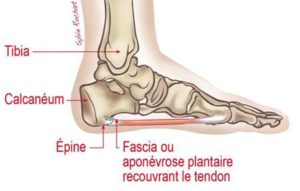
L’aponévrosite est une inflammation de l’aponévrose plantaire (ou fascia plantaire) qui relie le bord interne du talon aux orteils. Cette structure soutien la voûte plantaire. Cette pathologie est une des plus fréquentes en podologie et résulte d’un excès de sollicitation de cette structure.
Le diagnostic est essentiellement clinique (palpation) mais peut se compléter si besoin d’une échographie. Une radiographie est rarement utile si ce n’est pour observer une épine calcanéenne mais le fait qu’une épine soit visible ne constitue pas pour autant le diagnostic qui reste clinique. Vos podologues sont formés et habilités aux diagnostics.
Causes mécaniques intrinsèques :
- Le pied valgus (hyper pronateur) : il sollicite d’avantage l’aponévrose (comme la corde d’un arc mise en tension)
- Des gastrocnémiens (muscles des mollet) hypo extensible : ces derniers s’insèrent sur le bord postérieur du calcanéus, ce même os est aussi le point de départ de l’aponévrose. Ainsi un mollet pas assez souple augmente nécessairement les forces excentriques sur l’ensemble du système suro-achileo plantaire. Il s’agit le plus souvent d’un pied valgus (ou hyper pronateur)
- Une instabilité hormonale : une grossesse ou post grossesse et une ménopause sont des périodes de prédilection
Il peut s’agir de plusieurs de ces facteurs associés.
On retrouve souvent un facteur déclenchant extrinsèque comme un effort excessif ou répétitif que le système n’a pas supporté.
Traitements :
Pour les sportifs : le choix de chaussures de running à drop plus élevé et anti-torsion avec renfort interne et éventuellement une largeur mid-foot plus importante. Si vous portez des semelles, une limitation de longueur de foulée ou un arrêt de sport est nécessaire. Les traitements à suivre sont :
- Semelles orthopédiques en vue de corriger le valgus (ou l’hyperpronation du pied) et compenser le déficit de flexion du aux gastrocnémiens
- Glaçage et anti-inflammatoire local
- Ultrason et onde de chocs pour les épines calcanéennes
- Massage de la plante du pied à l’aide d’une balle de tennis ou d’une bouteille d’eau congelée le soir
- Le port de chaussures avec un talon de 3 à 4 cm
Traitements préventifs :
- Choisir des chaussures de sport adaptées à votre profil moteur, demander l’avis d’un podologue du sport lors de votre consultation
- Traitement des dysfonctions mécaniques par des semelles orthopédiques sur-mesure (pied hyper-pronateur ou valgus…)
- Étirements des mollets (gastrocnémiens)
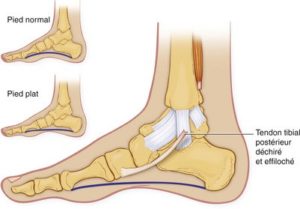
Le tibial postérieur est l’un des 3 principaux muscles du pied qui stabilise le valgus (pronation) de ce dernier. Il est en contraction pendant 62 % du cycle de la marche et couvre les 3 phases d’appuis. En taligrade (phase d’attaque du talon au sol) et plantigrade (talon et avant pied au sol), il contrôle et canalise le rabattement du pied en valgus (contraction excentrique) pendant qu’en digitigrade (phase de décollement du talon), sa contraction est concentrique.
Ainsi tout excès valgisant entraîne une sollicitation excessive du tibial postérieur notamment en phase excentrique.
Les 2 types de tendinopathies :
- Tendinopathie d’insertion (enthesopathie)
- Tenosynovite sous et rétro malléolaire (pathologie tendon + gaine)
- Cas particulier : il existe une forme dégénérative de cette pathologie chez la femme de plus de 50 ans ou une rupture fibre par fibre se fait sur un temps long avec un affaissement progressif et irréductible du pied en valgus (dedans)
Causes :
Comme tout tendinite il s’agit d’une hyper sollicitation notamment excentrique. Ainsi pour le tibial postérieur tout excès de valgus du pied (hyper pronation) est la cause mécanique de cette tendinopathie.
Traitements :
- Dans la majorité des cas, des semelles orthopédiques sur-mesure corrigent l’excès de valgus du pied et suffisent à traiter la pathologie
- Du repos RELATIF à la douleur. (j’adapte mon activité physique en dessous du seuil de douleur et j’augmentre très progressivement la charge toujours en dessous du seuil de douleur).
- Afin de mieux gerer la pronation (valgus) du pied il est possible et renforcer les autres muscles anti-pronateurs du pied comme le Long flechisseur des orteils, le tibial antérieur et tout les muscle intrinsèques du pied.
- L’interet de la glace est à ce jour discuté. Elle peut etre interessant dans les premiers jours de douleur. Les Anti inflamatoires soulage réellement mais en limitant les processus inflamatoire ils réduisent aussi la guérison tissulaire.
- De la kinésithérapie peut aussi être associée si les traitements précédents se sont pas suffisants
Description à venir
Définition :
Les fractures de fatigue sont des microfractures osseuses causées par des contraintes répétées sur un os, dépassant sa capacité d’adaptation. Contrairement aux fractures traumatiques, elles se développent progressivement, souvent dans des os porteurs comme le tibia, les métatarsiens ou le fémur. Elles sont fréquentes chez les sportifs ou les personnes augmentant soudainement leur activité physique.
Causes :
1. Surcharge mécanique répétée : Activités à fort impact comme la course, le saut ou la marche prolongée.
2. Augmentation brutale de l’intensité ou du volume d’entraînement : Surmenage sans période d’adaptation.
3. Facteurs biomécaniques : Mauvais alignement des membres inférieurs, pieds plats ou cavus, ou port de chaussures inadaptées.
4. Ostéoporose ou fragilité osseuse : Chez les personnes âgées, les femmes post-ménopausées ou en cas de troubles de l’alimentation (carences en calcium et vitamine D).
5. Facteurs hormonaux : Aménorrhée chez les femmes ou déséquilibres hormonaux affectant la densité osseuse.
Traitements actuels :
1. Repos et protection de la zone touchée :
· Arrêt immédiat des activités responsables pour permettre la consolidation osseuse.
· Utilisation de semelles, béquilles ou de chaussures médicales pour réduire la charge sur l’os atteint.
2. Rééducation progressive :
· Après une période initiale de repos, reprise des activités sous surveillance pour éviter la récidive.
· Introduction de sports à faible impact comme le vélo ou la natation avant le retour aux activités à impact élevé.
3. Optimisation de la nutrition :
· Apport suffisant en calcium et vitamine D : Fondamental pour renforcer la densité osseuse.
· Surveillance alimentaire pour éviter les déficits énergétiques (surtout chez les sportifs).
4. Correction des facteurs de risque biomécaniques :
· Semelles orthopédiques pour corriger les déséquilibres avec évidemment ciblé si la zone touchée est déchargeable au niveau du pied.
5. Physiothérapie :
· Techniques pour renforcer les muscles autour de la zone atteinte et améliorer la stabilité.
· Exercices spécifiques pour réadapter l’os à des charges progressives.
6. Évaluation médicale complémentaire :
· Imagerie médicale (IRM ou scintigraphie osseuse) pour confirmer le diagnostic et suivre l’évolution.
· Recherche de conditions sous-jacentes (ostéoporose, troubles métaboliques).
7. Prévention des récidives :
· Planification d’un programme d’entraînement progressif pour éviter les surcharges.
· Alternance entre activités à impact élevé et faible impact.
· Adapter la chaussure, porter une attention particulière aux caractéristiques de ces dernières. Consulter votre podologue afin d’être conseillé au mieux et optimiser les choix des caractéristiques de vos chaussures.
Attention :
Les fractures de fatigue nécessitent un diagnostic précoce pour éviter leur aggravation en fractures complètes. Le suivi d’un professionnel de santé est essentiel pour une guérison optimale et pour corriger les éventuels facteurs de risque.
