Arthrose : Vieillissement naturel ou pathologie ?
- Vieillissement naturel
- Avec l’âge, le cartilage s’amincit et perd sa capacité à résister aux contraintes mécaniques, ce qui peut entraîner une usure progressive.
- Ce phénomène n’entraîne pas nécessairement des douleurs ou une gêne fonctionnelle. Certains individus présentent des signes radiologiques d’arthrose sans aucun symptôme clinique.
- Ce processus peut être comparé à la diminution de la densité osseuse liée à l’âge, qui n’évolue en ostéoporose pathologique que chez certaines personnes.
- Pathologie dégénérative
- Lorsque l’usure du cartilage s’accélère et s’accompagne d’une inflammation synoviale, de douleurs et d’une altération de la fonction articulaire, on parle alors d’arthrose pathologique.
- Des facteurs mécaniques (microtraumatismes répétés, surcharge pondérale, mauvais alignement articulaire) et biologiques (inflammation, facteurs génétiques) jouent un rôle clé dans l’évolution de la maladie.
- L’arthrose pathologique s’accompagne souvent de remaniements osseux sous-chondraux (ostéophytes, sclérose), ce qui la différencie d’un simple vieillissement articulaire.
Études récentes sur le sujet
- Hunter et Bierma-Zeinstra (2019, Lancet) : Cette revue souligne que le vieillissement du cartilage seul n’explique pas l’arthrose symptomatique. L’inflammation et les réponses biologiques anormales à des contraintes mécaniques semblent être les facteurs clés.
- Loeser et al. (2022, Nature Reviews Rheumatology) : Distingue les changements liés au vieillissement « normal » du cartilage (modifications biochimiques progressives) des mécanismes pathologiques liés à l’arthrose (inflammation chronique, destruction accélérée du tissu cartilagineux).
- Mobasheri et al. (2023, Osteoarthritis and Cartilage) : Propose de considérer l’arthrose comme une maladie métabolique systémique, où les interactions entre l’inflammation de bas grade, le métabolisme et l’environnement mécanique sont centrales.
L’absence de douleur chez certaines personnes ayant de l’arthrose est un phénomène complexe qui dépend de plusieurs facteurs biologiques, neurologiques et biomécaniques.
- Dissociation entre lésions structurales et symptômes
- De nombreuses études montrent que la gravité des lésions radiologiques ne corrèle pas toujours avec l’intensité des douleurs.
- Une métanalyse de Neogi et al. (2013, BMJ) a révélé que 30 à 50 % des patients avec des anomalies radiologiques d’arthrose du genou ne présentent aucun symptôme douloureux.
- Rôle du système nerveux et de la perception de la douleur
- Seuil de douleur individuel : Certaines personnes ont un seuil de douleur plus élevé, influencé par des facteurs génétiques, hormonaux et neurobiologiques (mécanismes inhibiteurs de la douleur plus efficaces).
- Plasticité du système nerveux : L’arthrose chronique peut induire une sensibilisation centrale (hyperexcitabilité des voies de la douleur), mais chez certains individus, cette sensibilisation ne se produit pas.
- Facteurs psychologiques et émotionnels : L’anxiété et la dépression sont des facteurs aggravants de la douleur arthrosique (Finan et al., Arthritis & Rheumatology, 2013). Les personnes avec un état mental positif pourraient mieux tolérer les altérations articulaires.
- Absence d’inflammation synoviale significative
- L’arthrose sans synovite associée (inflammation de la membrane synoviale) est souvent asymptomatique.
- Une étude de Sellam et al. (Annals of the Rheumatic Diseases, 2021) a montré que les patients arthrosiques présentant une inflammation synoviale active étaient plus sujets aux douleurs intenses.
- Adaptation biomécanique et musculaire
- Une bonne musculature péri-articulaire ( réduit la charge sur l’articulation et prévient la douleur.
- Des adaptations du schéma moteur peuvent limiter les contraintes articulaires, expliquant pourquoi certains patients resteraient asymptomatiques.
- Facteurs génétiques et moléculaires
- Certaines personnes produisent plus de facteurs anti-inflammatoires naturels comme l’interleukine-10, limitant la progression inflammatoire de l’arthrose (Attur et al., Nature Medicine, 2020).
- Des variations dans les récepteurs des nocicepteurs (TRPV1, ASIC3, NGF) peuvent modifier la perception de la douleur.
Mais alors que peut on en conclure ??
Si l’absence de douleur chez certaines personnes atteintes d’arthrose est multifactorielle c’est en partie causé par: une faible inflammation, bonne adaptation musculaire, résistance nerveuse à la douleur et facteurs génétiques protecteurs. Cela expliquerait pourquoi certaines personnes peuvent avoir une arthrose avancée sans ne jamais en ressentir les symptômes.
L’arthrose serait donc plus qu’un simple vieillissement du cartilage. Bien que le vieillissement contribue à son développement, elle implique tout de même des processus pathologiques spécifiques qui la différencient d’une simple usure articulaire. C’est pourquoi elle est classée aujourd’hui comme une maladie par l’OMS et fait encore l’objet de recherches thérapeutiques actives.
revue de littérature par Emile Chagnaud.
Description à venir
La coxarthrose est une forme d’arthrose qui affecte l’articulation de la hanche, provoquant une dégradation du cartilage, de l’inflammation, et des douleurs dans la région de la hanche. Elle peut entraîner une perte de mobilité et, dans les cas avancés, une déformation de l’articulation. Elle est plus fréquente chez les personnes âgées, bien que des facteurs génétiques, traumatiques ou biomécaniques puissent également jouer un rôle.
Les principales causes incluent :
- Vieillissement : Le vieillissement entraîne une usure naturelle du cartilage.
- Traumatismes antérieurs : Des fractures ou luxations de la hanche peuvent favoriser le développement de l’arthrose.
- Malformations congénitales : Des anomalies telles que la dysplasie de la hanche augmentent les risques.
- Facteurs biomécaniques : Une mauvaise posture ou des déséquilibres musculaires, notamment ceux liés à l’inégalité de longueur des jambes, peuvent accélérer l’usure de l’articulation. La coxarythrose est présente en effet dans 83 % lors d’une inégalité de longueur de membres inférieurs. Celle-ci se developpe sur le membre inférieur le plsu long.
Sources : (King’s College London)
Facteurs génétiques : La prédisposition génétique joue un rôle dans la survenue de la coxarthrose, selon des recherches menées par l’Université de Lyon.
- Approches non chirurgicales
- Médicaments : Les anti-inflammatoires non stéroïdiens (AINS) et les analgésiques sont utilisés pour soulager la douleur.
- Rééducation : Des exercices de physiothérapie sont recommandés pour renforcer les muscles autour de la hanche et améliorer la mobilité.
- Semelles orthopédiques : Les semelles personnalisées peuvent être bénéfiques dans la gestion de la coxarthrose en réduisant le stress sur l’articulation de la hanche. Selon une étude de 2023 publiée dans Arthritis & Rheumatology, l’utilisation de semelles permet de corriger les déséquilibres posturaux et de réduire les contraintes sur les hanches et les genoux. Ces semelles aident à distribuer plus uniformément le poids du corps et à prévenir une aggravation des symptômes
Les cas graves, une intervention chirurgicale peut être nécessaire. Cela peut inclure la prothèse totale de la hanche (arthroplastie), qui consiste à remplacer l’articulation usée par une prothèse artificielle. Une étude menée par le British Journal of Orthopaedics indique que la chirurgie améliore significativement la qualité de vie des patients atteints de coxarthrose sévère.
Conclusion
La coxarthros est une pathologie qui peut affecter significativement la mobilité, mais des traitements conservateurs, tels que les semelles orthopédiques et la kinésithérapie, peuvent offrir un soulagement, particulièrement en cas de troubles posturaux associés. Dans les cas avancés, la chirurgie peut être nécessaire pour restaurer la fonction de la hanche. La chirurgie dans les phases seveère est aujourd’hui tres efficace. article rédigé par Emile Chagnaud.
Chondropathies du genou : chondropathies rotuliennes, fémoro-tibiales internes/externes
Les chondropathies rotulienne, fémoro-tibiale interne et externe se caractérisent par des altérations dégénératives du cartilage des différentes facettes articulaires du genou.
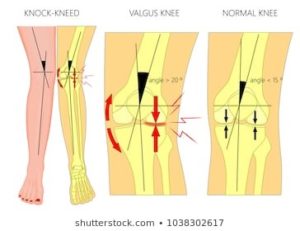
Elles se manifestent souvent par des douleurs intra-articulaires du genou. Majoritairement présentes chez les sportifs de haut niveau, la femme post-ménopausée, elles peuvent toucher tout le monde (cause professionnelle, héréditaire, traumatique, vieillissement…). Les malpositions des genoux en sont souvent la cause, sont multifactorielles (exemples : genou valgum/varum) et peuvent créer un déséquilibre des pressions dans le genou.
L’articulation du genou est constituée pour travailler dans l’axe, si un défaut biomécanique intervient, celle-ci est déviée, les tendons et ligaments sont étirés d’un côté tandis que les contraintes de pressions augmentent sur l’autre condyle.
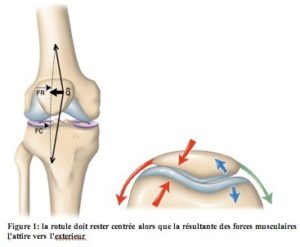 De plus, le tendon du quadriceps s’insérant sur la rotule vient emporter celle-ci contre la paroi interne ou externe de la trochlée articulaire. Suivant le cas de figure, cela augmente considérablement la pression et se traduit dans le temps par une contrainte trop importante et une usure prématurée du cartilage du genou et de la rotule.
De plus, le tendon du quadriceps s’insérant sur la rotule vient emporter celle-ci contre la paroi interne ou externe de la trochlée articulaire. Suivant le cas de figure, cela augmente considérablement la pression et se traduit dans le temps par une contrainte trop importante et une usure prématurée du cartilage du genou et de la rotule.
Les semelles permettront de répartir les pressions intra-articulaires, pour ainsi limiter les contraintes, les douleurs et les chondropathies du genou sur du long terme.
Des séances de kinésithérapie permettent d’augmenter le rôle des muscles dans la stabilité d’une articulation et de mieux compenser le défaut mécanique. Un suivi rhumatologique est nécessaire en cas de chondropathies (infiltrations et/ou visco supplémentation).
Au stade 4 de chondropathie, la mise en place d’un prothèse partielle ou totale est à envisager.
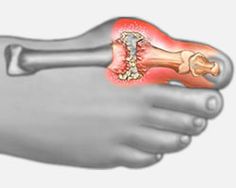 Il s’agit de l’arthrose de la 1ere métatarso-phalangienne.
Il s’agit de l’arthrose de la 1ere métatarso-phalangienne.
Causes :
La cause est essentiellement mécanique par hyper sollicitation articulaire.
Cette hyper sollicitation dépend de facteurs extrinsèques comme une position de travail, le sport, l’alimentation… et intrinsèque au pied comme un pied creux ou valgus ou plusieurs des cas suivants :
- Séquelles d’opération chirurgicale comme les arthroplasties (keller)
- Séquelles de pathologies articulaires comme la goutte, l’arthrite, une fracture…
- Séquelles d’ostéochondrose responsable de dysplasie (=mauvaise congruence articulaire secondaire à l’aplatissement d’une tête métatarsienne)
- Excès de longueur du 1er rayon : 1er métatarsien ou gros orteils trop long
Traitements :
- Antalgiques et anti-inflammatoires
- Semelles orthopédiques afin de réduire la sollicitation mécanique de l’articulation pendant la marche
- Si l’arthrose est secondaire à un hallux valgus on peut y associer une orthoplastie séparatrice
- Chirurgicaux : résection des ostéophytes, arthrodèse : fusion de la phalange avec le métatarsien à visée purement antalgique puisque l’articulation n’est plus fonctionnelle
